Цирроз печени – это хроническое прогрессирующее заболевание с выраженными в той или иной степени признаками функциональной недостаточности печени и с портальной гипертензией (увеличение  размеров селезенки, портальной и селезеночной вен, наличие жидкости в брюшной полости при декомпенсации цирроза печени). Цирроз печени рассматривают как исход многолетних хронических гепатитов различной этиологии (выделяют в динамике: хронический гепатит - фиброз печени - цирроз печени). Цирроз печени неизлечим. размеров селезенки, портальной и селезеночной вен, наличие жидкости в брюшной полости при декомпенсации цирроза печени). Цирроз печени рассматривают как исход многолетних хронических гепатитов различной этиологии (выделяют в динамике: хронический гепатит - фиброз печени - цирроз печени). Цирроз печени неизлечим.
Распространенность цирроза печени составляет от 80 до 400 случаев на 100 тыс. населения. У 20% больных циррозы печени обнаруживают случайно. У 15 - 20% больных диагноз цирроза печени устанавливается посмертно.
Основные этиологические факторы циррозов печени:
- вирусы гепатита С, В, Д
- алкоголь (жировая болезнь печени)
- неалкогольные стеатогепатиты (неалкогольная жировая болезнь печени)
- исход аутоиммунного гепатита
- длительно существующий внутри – и внепеченочный холестаз
- болезни накопления (гемохроматоз, болезнь Вильсона-Коновалова и др.)
- нарушение венозного оттока от печени (застойный цирроз печени)
- связанный с поражением желчевыводящих путей (первичный и вторичный билиарный цирроз печени)
- цирроз печени неуточненной этиологии или криптогенный
Осложнения при циррозах печени:
- пищеводно-желудочное кровотечение (чаще из варикозно – расширенных вен пищевода и реже - желудка, реже из эрозии и язвы желудка)
- асцит – наличие свободной жидкости в брюшной полости (в 90% случаев связан с заболеванием печени или метастазами рака по брюшине), что свидетельствует о декомпенсации цирроза печени
- печеночная недостаточность; печеночная энцефалопатия; кардиомиопатия цирротическая
- асцит – перитонит
- тромбоз воротной вены
- гепаторенальный синдром; гипертензия портопульмональная; синдром гепатопульмональный
- цирроз – рак печени
Осложнение портальной гипертензии: асцит, кровотечения из варикозно-расширенных вен пищевода, желудка и геморроидальных вен, печеночная энцефалопатия, гепаторенальный синдром, гиперспленизм и гипертензионная портальная гастро - , энтеро - и колонопатия. Исключаются целый ряд других заболеваний при выявлении асцита: метастазы в брюшину, туберкулез и другие болезни, при которых происходит увеличение объема живота
Диагностика цирроза печени:
Жалобы:
- слабость
- повышенная утомляемость
- носовые кровотечения
- вздутие живота
- тупая боль в правом подреберье
- кожный зуд
- нарушения ритма сна
- снижение аппетита и работоспособности
- другие жалобы
При объективном исследовании:
- похудание за счет уменьшения жировой ткани и атрофии мышц
- желтушность кожи
- иктеричность склер
- расширение вен передней брюшной стенки живота
- «сосудистые звездочки» на туловище
- ладонная эритема
- увеличение размеров печени (гепатомегалия)
- увеличение размеров селезенки (спленомегалия)
- увеличение объема живота за счет скопления жидкости в брюшной полости (асцит)
Лабораторные данные:
- общий анализ крови
- общий анализ мочи
- анализ кала на скрытую кровь
- анализ крови на печеночные пробы, щелочную фосфатазу, тромбоциты, креатенин, общий белок и белковые фракции, железо, ферритин; коагулограмма с целью обнаружения нарушений в свертывающей системе крови; белковые фракции; фибротест или фибромакс с целью обнаружения и стадии фиброза печени
- анализ крови на маркеры вирусных гепатитов
- анализ крови на антимитохондриальные, антигладкомышечные, антинуклеарные антитела
- анализ крови на альфа-фетопротеин при показаниях
- анализ крови на электролиты при показаниях
Инструментальные методы исследования (обязательные):
- УЗИ органов брюшной полости (ОБП)
- эзофагогастродуоденоскопия (ЭФГДС) для выявления варикозно-расширенных вен пищевода (видеоролик -7), гастропатиии/или гастродуоденопатии
- ректороманоскопия для выявления варикозно расширенных вен прямой кишки
- биопсия печени для ранней диагностики и уточнения диагноза (при показаниях)
Рис.1 Рис. 2 Рис 3 Рис. 4
Рис. 1. Варикознорасширенные вены пищевода (I ст.) при эндоскопии
Рис. 2. Варикознорасширенные вены пищевода (II ст.) при эндоскопии
Рис. 3. Портальная гастропатия при гастроскопии
Рис. 4. Портальная гастропатия при гастроскопии
Инструментальные и иные методы исследования (дополнительные):
- УЗИ почек
- КРТ или МРТ органов брюшной полости (ОБП) и/или МР-холангиопанкреатография
- ЭКГ
- эластография для определения выраженности фиброза (для ранней диагностики)
- колоноскопия (при показаниях)
- другие методы исследования
Дифференциальная диагностика (проводит врач гастроэнтеролог). Она включает в себя подтверждение диагноза "цирроз печени" с уточнением этиологии и исключение целого ряда заболеваний (первичный склерозирующий холангит, амилоидоз печени, аутоиммунный гепатит, первичный билиарный цирроз печени, вторичный билиарный цирроз печени, гемохроматоз, болезнь Коновалова-Вильсона, первичный рак печени, лейкоз сублейкемический и т.д.)
Лечение циррозов печени:
1. Диета № 5, исключающая добавление соли в приготовленную пищу при асците, уменьшение белков до 40 г в день при печеночной энцефалопатии
2. Исключение алкоголя
3. Базисная терапия (при выраженной активности и декомпенсации процесса показаны постельный режим и стационарное лечение), включающее дезинтоксикационную терапию, мочегонные, гепатопротекторы, при показаниях - кишечные эубиотики или антибиотики
При выраженной активности и декомпенсации процесса показаны постельный режим и стационарное лечение
4. Противовирусная терапия. Лечение компенсированного и субкомпенсированного цирроза печени вирусной этиологии гепатита С с использованием пролонгированного интерферона 1 раз в неделю в сочетании с рибаверином и гепатопректорами ежедневно или других противовирусных препаратов
5. Медикаментозная терапия по показаниям (гепатопротекторы, мочегонные, препараты урсодезоксихолевой кислоты, лактулоза и т.д.)
6. Предупреждение осложнений
7. Хирургическое лечение:
- трансплантация печени
- шунтирующие операции с целью нивелирования портальной гипертензии при кровотечении из варикозно-расширенных вен пищевода
8. Рассмотрение возможности клеточной терапии с использованием зрелых стволовых клеток костного мозга взрослого человека при показаниях в ряде случаев
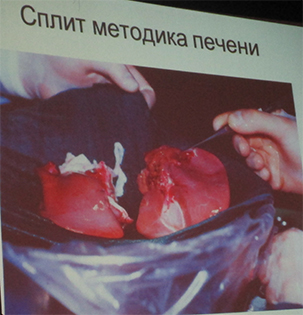 За рубежом больных с циррозом печени берут на учет для возможной пересадки печени. Отбор больных проводят после тщательного обследования. В США больным с циррозом печени неалкогольной и невирусной этиологии используют Сплит методику пересадки половины здоровой печени, которая вырастает до полных размеров уже через 3 месяца. Пересадка печени продлевает жизнь больным с циррозом печени. После удачной трансплантации печени больной продолжает наблюдаться у специалистов с проведением коррекции в лечении. В Украине функционируют в г. Киеве и г. Запорожье отделения, занимающиеся вопросами транспланталогии. Вопросы по пересадке печени продолжают обсуждаться и совершенствоваться. За рубежом больных с циррозом печени берут на учет для возможной пересадки печени. Отбор больных проводят после тщательного обследования. В США больным с циррозом печени неалкогольной и невирусной этиологии используют Сплит методику пересадки половины здоровой печени, которая вырастает до полных размеров уже через 3 месяца. Пересадка печени продлевает жизнь больным с циррозом печени. После удачной трансплантации печени больной продолжает наблюдаться у специалистов с проведением коррекции в лечении. В Украине функционируют в г. Киеве и г. Запорожье отделения, занимающиеся вопросами транспланталогии. Вопросы по пересадке печени продолжают обсуждаться и совершенствоваться.
Профилактика первичная:
- исключить этиологические факторы циррозов печени (алкоголь, токсические факторы, стрессы, попадание вирусов в кровь здорового человека от зараженного гепатитом вирусной этиологии и т.д.)
Вторичная профилактика:
- адекватная этиопатогенетическая медикаментозная терапия хронических гепатитов
Примечание:
Врач гастроэнтеролог проводит раннюю диагностику заболевания, устанавливает окончательный диагноз заболевания и осложнений, назначает и корректирует лечение, определяет временную и устойчивую нетрудоспособность
|